Воспаление мейбомиевых желез является основной причиной синдрома сухого глаза
IPL-терапия может быть признана эффективным вариантом улучшения симптоматики у пациентов с глаукомой и сопутствующим поражением глазной поверхности
Помимо того что глаукома сама по себе является тяжелым нейродегенеративным заболеванием, требующим постоянного и длительного клинического наблюдения и самоконтроля, она практически всегда сопровождается тем или иным глазным заболеванием, провоцируемым длительной медикализацией. В данном случае, речь идет о последствиях длительного применения глазных капель, используемых для снижения внутриглазного давления.
Больные глаукомой знают по собственному опыту, что приходится не только менять капли, но и добавлять их в схему лечения при необходимости. Длительное механическое и химическое воздействие гипотензивных капель на поверхность глазного яблока часто провоцирует синдром сухого глаза, о котором мы неоднократно упоминали ранее.

Известно, что синдром сухого глаза (сухой кератоконъюнктивит) — заболевание слезного аппарата, при котором слёзная плёнка изменяется по своему химическому и количественному составу. Он проявляется неприятными ощущениями жжения, рези, присутствия инородного тела, выделениями, воспалением век, и провоцируется прежде всего регулярным приемом лекарств, в том числе мочегонных, сердечных бета-блокаторов, антидепрессантов, противоаллергических средств.
Есть данные, что, в зависимости от обстоятельств, слезотечение может быть либо обильным (на морозе, ветре, ярком солнце), так и затрудненным (при сильном эмоциональном возбуждении). В этом перечне сегодня оказались и глазные капли, предназначенные для снижения внутриглазного давления.
Испанские офтальмологи-исследователи и клиницисты университета Комплутенсе в Мадриде: Jose Maria Martinez‑de‑la‑Casa, Carlos Oribio‑Quinto, Almudena Milans‑del‑Bosch, Pilar Perez‑Garcia, Laura Morales‑Fernandez, Javier Garcia‑Bella и другие, детально занимались этим вопросом. На базе клинической больницы Сан-Карлос они работают над задачей облегчения состояния сухого глаза, сопутствующего глаукоме, световыми импульсами (intense pulsed light IPL). Актуальность такого подхода ученые мотивировали тем, что в мире до 60% больных глаукомой страдают от пост-лекарственного поражения поверхности глаз. При этом одной из причин эрозийных поражений склеры и развития синдрома сухого глаза считается дисфункция мейбомиевых желез слёзного аппарата.

Катрина Шмид, доцент кафедры оптометрии и науки о зрении Университета Квинсленд (Австралия), подчеркивает, что дисфункция мейбомиевыъ желез (ДМЖ) представляет собой достаточно серьезную проблему зрения именно в связи с синдромом сухого глаза: «…некоторые типы ДМЖ следует рассматривать так же, как пресбиопию и катаракту, – то есть как хроническое прогрессирующее состояние.
Хотя амплитуда аккомодации снижается постепенно, люди начинают обращаться за помощью только тогда, когда ее уже недостаточно для комфортного чтения и работы на близком расстоянии. ДМЖ – это хроническая диффузная аномалия мейбомиевых желез, обычно характеризующаяся закупоркой выводных протоков или изменениями в выделяемом секрете, что может приводить к изменению состава слезной пленки, клинически значимому воспалению, заболеваниям глазной поверхности и симптомам раздражения глаза. До тех пор пока вырабатывается хотя бы минимальное количество секрета, качество слезной пленки сохраняется и симптомы ДМЖ редки. Однако когда происходит значимое уменьшение секреции, продукции липидов начинает не хватать, слеза быстро испаряется» [цит.по https://www.ochki.com/articles/disfunkcziya-mejbomievyix-zhelez-o-vazhnosti-rannej-diagnostiki?ysclid=l3ybc07d9d ].
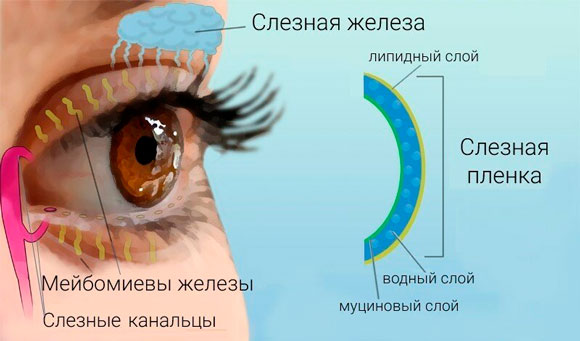
Обычно, говоря о причинах сухого глаза, «грешат» в основном на длительную работу на компьютерах и на воздействие кондиционеров, сушащих воздух. Однако причины много шире и глубже.
На портале Eye and Vision (Глаз и Зрение) указанная испанская группа недавно (апрель 2022 – онлайн-версия) опубликовала результаты своего пилотного (предварительного) эксперимента по светотерапии пораженных глаукомой глаз. Сообщение называлось «Intense pulsed light‑based treatment for the improvement of symptoms in glaucoma patients treated with hypotensive eye drops» (Интенсивная свето-импульсная терапия для облегчения сопутствующей симптоматики у пациентов с глаукомой, проходящих медикализацию глазными каплями, понижающими внутриглазное давление).
Следует при этом отметить, что метод IPL в целом не новость для офтальмологии, но в контексте смягчения поражений глазной поверхности при длительной терапии глаукомы он предлагается этими авторами впервые.

В исследовании приняли участие 30 пациентов с глаукомой возрастного диапазона 57 -94 лет, которые не менее двух лет лечились гипотензивными глазными каплями в течение многих лет наряду с установленной сопутствующей симптоматикой сухого глаза [https://doi.org/10.1186/s40662‑022‑00284‑4].
Все пациенты получили по четыре сеанса лечения IPL с использованием системы Optima IPL (Израиль).
Параллельно отслеживались изменения симптоматики сухого глаза, в том числе состояние роговицы и мейбомиевых желез, и осмолярность слезы (см. Терминологический словарь в конце статьи).
Авторы детально изложили историю вопроса и указали, что гипотензивные капельные средства, как правило, содержат консерванты, которые могут оказывать негативное влияние на поверхность глаза, включая изменения морфологии мейбомиевых желез и их функции. Могут также отмечаться увеличение извитости нервных элементов и плотности отростков нейронов (дендритов), а также изменения жизнеспособности клеток конъюнктивального «мешка».
Эти фармакологически индуцированные изменения поверхности глаза приводят к значительному уменьшению липидного слоя слезной пленки, и, следовательно, могут привести к синдрому сухого глаза вследствие повышенного испарения. Они, в свою очередь, чреваты ухудшением качества жизни людей с глаукомой.
Имеющиеся в арсенале офтальмологов средства смягчения этих побочных явлений не дают достаточного эффекта (растворы без консервантов, растворы с гиалуроновой кислотой и таурином, витамины, различные пероральные добавки с высоким содержанием омега-жирных кислот и другие меры).
В результате авторы предположили, что на существующем фоне местной терапии, IPL-терапия, наряду с повышением активности (экспрессией) мейбомиевых желез и принятой гигиеной век (обработка теплой водой), может быть признана эффективным вариантом для целей улучшения симптоматики у пациентов с глаукомой, проявляющих поражение глазной поверхности из-за продолжительной гипотензии капельными средствами. Дополнительно этот метод способствует улучшению таких клинических признаков, как осмолярность слезы (с 316 ± 18 мОсм/л до первого сеанса облучения до 301 ± 12 мОсм/л после последнего сеанса).
Авторы связывают такую тенденцию к снижению осмолярности со значительной модификацией липидных выделений мейбомиевых желез и с формированием более стабильного липидного слоя, а также со стабилизацией концентрации электролитов в водной фаза слезного потока и со снижением активности воспалительных агентов в слезной жидкости. Больные при этом должны знать, что стойкое улучшение функции мейбомиевых желез наступает не сразу, а примерно через месяц после принятых мер по смягчению состояния. Выявленные эффекты, несомненно, должны быть верифицированы на увеличенной выборке и в длительном (лонгитюдном) исследовании.

При моргании эти железы вырабатывают маслянистый секрет. Он покрывает слезу и предупреждает ее избыточное испарение, и смягчает трение век о конъюнктиву по типу смазки. Заболевание мейбомит мейбомит изучено недостаточно. Установлено лишь, что оно не связано с пылевыми загрязнениями, имеет этническую природу, искажает оптическое восприятие, имеет временную воспалительную клиническую картину. Мейбомиевые железы отвечают за выработку специального маслянистого секрета — мейбума.
Он ответственен за многие функции:
- уменьшает испарения жидкой части слезы;
- усиливает стабильность слёзной плёнки благодаря наличию в мейбомиевом секрете поверхностно-активных веществ. Именно они позволяют человеку моргать до 1 раза в 20-25 секунд без серьёзных последствий. Такая способность способствует любым кропотливым занятиям;
- предотвращает “переливание” слезы через край века благодаря покрытию слёзной жидкости поверхностным секретом;
- не допускает механического загрязнения слёзной плёнки;
- защищает свободные от смыкания участки конъюнктивы и роговицы во время сна.
(использованы материалы https://probolezny.ru/myaybomit/; https://ru.wikipedia.org/wiki/
Осмолярность – сумма всех кинетически активных частиц в 1л. раствора.
Осмолярные функции слезы (по материалам https://www.sciencedirect.com/topics/biochemistry-genetics-and-molecular-biology/tear-osmolarity портала Science Direct). Здоровая слезная пленка необходима для ясного зрения, комфорта глаз и защиты. Слезная пленка должна реагировать на постоянный шквал раздражителей, патогенных захватчиков, экстремальных условий окружающей среды и быстро реагировать на заживление. Один из показателей слезной дисфункции ─ повышенная осмолярность слезной пленки, преимущественно из-за ионов натрия. Повышенная осмолярность считается центральным механизмом повреждения глазной поверхности и может быть лучшим маркером сухого глаза. Гиперосмолярность может привести к повышению уровня медиаторов воспаления. Последствия включают неровности поверхности роговицы, точечные эпителиальные эрозии.
Лечение мейбомита не имеет строгих протоколов в настоящее время. Используют капли, стабилизирующие слёзную плёнку («искусственная слеза»). Они стабилизируют и ослабляют симптомы за счёт уменьшения трения, увеличения поверхностно-активных веществ в слёзной плёнке. Фактически они имитируют работу мейбума. Гелеобразные формы капель, как правило, проигрывают в отношении имитации мейбомиевого секрета. При моргании они превращаются в комок, который веки начинают “гонять” по конъюнктивальной полости. К тому же через гель сложно смотреть, так как он не такой тонкий, как вода или загущённая вода. Однако гели достаточно хорошо справляются с сухим кератоконъюнктивитом, который требует длительного нахождения препарата на глазной поверхности (например, при неполном смыкании век во время сна или при тяжёлых формах синдрома сухого глаза.
Коньюнктива – тонкая прозрачная слизистая оболочка. Она покрывает всю заднюю поверхность век, где плотно соединена с хрящами, и формирует верхний и нижний конъюнктивальные своды. Эпителий конъюнктивы, являющийся ее поверхностным слоем, переходит непосредственно в эпителий роговицы. На конъюнктиву возложены две основные функции: защитная и секреторная. Защитная функция выполняется довольно значительным покрытием глазного яблока. Секреторную функцию обуславливает большое количество желез, локализованных в толще конъюнктивы. Ежедневная их работа покрывает потребность в увлажнении глазного яблока.
Конъюнктивальный мешок – пространство между глазным яблоком и верхним и нижним веками. Передней стенкой конъюнктивального мешка служат веки, задней – конъюнктива глазного яблока, верх и низ данного мешка – нижний, и верхний глазные конъюнктивальный своды. Если веки закрыты, конъюнктивальный мешок образует замкнутую полость (от чего и пошло название – мешок). Объем у конъюнктивального мешка, примерно 1-2 капли.

