Возраст 60 лет – порог, за пределами которого снижение комплаенса глаукомы недопустимо
Снижение комплаенса при глаукоме за 20 лет жизни (60-80 лет) в 4,7 раза сопровождается ухудшением зрения в 6,8 раз
Уважаемые читатели, дорогие друзья!
Вы, конечно, обратили внимание на очень часто встречающийся в наших текстах профессиональный термин «комплаенс», в широком понимании означающий способность действовать в соответствии с требованиями, набором правил, приверженность назначенному лечению и безопасному образу жизни.
Жизнь диктует такие требования каждому из нас, в том числе больным глаукомой. Как мы знаем, для больного глаукомой свод правил включает соблюдение режимов закапывания глазных капель, посещений врача и других (сохранение физической и умственной активности, контактов с близкими и друзьями).

12 лет назад врач из канадского университета Альберта Скотт Симпсон, вместе с большой исследовательской группой из других институтов и ведомств, связал приверженность лечению с общим состоянием здоровья и здоровым поведением, и предложил пользоваться понятием «здоровый приверженец» (“healthy adherer”). Он опирался на клинические данные о том, что при должном соблюдении требований стратегии лечения существенно (в среднем на 30%) снижается риск ухудшения здоровья и разделял «приверженцев» на несколько групп, по отношению их к своим заболеваниям (со статьей Симпсона можно ознакомиться здесь ).

Постепенное увеличение массы экспериментальных данных показало, что, действительно, существует тесная взаимосвязь приверженности лечению различных хронических заболеваний и взаимосвязь последствий несоблюдения этих приверженностей стратегиям лечения на разных фонах (то есть, например, у офтальмологических больных на фоне сопутствующих серьезных соматических заболеваний, таких как нарушения сердечного ритма, сосудистые дисфункции, диабеты и многое другое ). О сочетании глаукомы с соматическими заболеваниями мы писали в базовом информационном материале «Глаукома: стратегии адаптации» ( http://жизньсглаукомой.рф/kak-adaptirovatsya-glaukoma/adaptivnye-strategii/).
Недавно вышла статья врача-офтальмолога из Ярославля Светланы Казановой «Анализ приверженности лечению пациентов с хроническими заболеваниями». С ее содержанием крайне желательно ознакомиться всем больным глаукомой.

В этой полезной для нас публикации термин здоровой приверженности упоминается в контексте зарубежной литературы о разной степени несоблюдения приверженности лечению среди больных различными заболеваниями.
Например, в Германии более 79% пациентов нарушают режим лечения гипертонической болезни; в Италии до 42% гипертоников прекращают следование терапии через год после начала лечения, и до 50% – через пять лет, что, по мнению специалистов, можно считать уже установившейся «традицией» среди пациентов. Неприверженность лечению среди больных ревматоидным артритом превышает 30% их численности. В лечении фибрилляции предсердий не соблюдать терапию могут до 64% больных, при этом женщины более активно дистанцируются от заболевания и игнорируют информацию о возможных осложнениях, даже находясь в стационаре. Таких примеров очень много.

Выделяя ситуацию с глаукомой в самостоятельный блок аналитического материала, С. Ю. Казанова проследила данные о связи несоблюдения больными врачебного режима со многими факторами: возрастом, полом, образованием, длительностью болезни, наследственностью. Выявлены упоминания о высоких рисках нарушения комплаенса среди больных моложе 55 лет, а также среди лиц, страдающих нарушениями памяти и испытывающих трудности с закапыванием капель (инстилляцией). В особую группу риска можно выделить больных с течением глаукомы, отягощенным тяжелыми заболеваниями, угрожающими жизни.
Действительно, согласно новейшим данным немецких офтальмологов клиники университета Росток и Центра нейродегенеративных расстройств в Бонне St. Frech, D. Kreft, R. F. Guthoff1, G. Doblhammer (https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0191185), при наличии тяжелых сопутствующих заболеваний (особенно если таковых три и более), в последние годы жизни больной глаукомой, как правило, снижает комплаенс, так как физически и психологически или в силу социальных причин (одиночества) не может самостоятельно соблюдать требования врачебного режима. В зависимости от культурных установок и от условий жизни, снижение приверженности лечению глаукомы в разных странах может достигать до половины всей численности больных.
По данным этих авторов, у их собственных длительно наблюдаемых больных в течение 20 лет жизни (с 60 до 80 лет) снижение комплаенса нарастало с 6,1% до 28,4%, то есть приверженность лечению ухудшалась в 4,7 раза. Это снижение сопровождалось гораздо более резким ухудшением течения глаукомы; как видно на приведенной ниже иллюстрации из этой статьи, ухудшение зрения было практически семикратным (в 6,8 раз). При этом в возрасте 70-80 лет у женщин (темные столбцы) ухудшение зрения нарастало быстрее, а в 80+ медленнее, чем у мужчин. Среди больных глаукомой, за которыми велось наблюдение и в выборке была установлена данная динамика, общий процент несоблюдающих комплаенс составил 34%, или более трети всех больных.
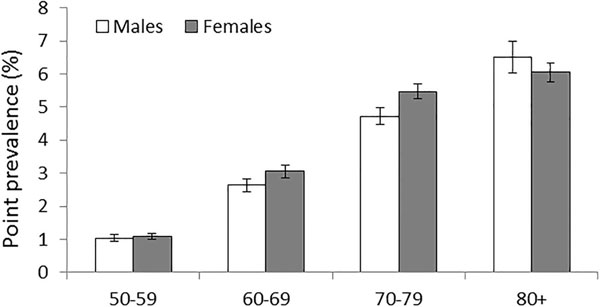
Prevalence of POAG age groups and gender 2010 95% CI, AOK data (распространенность симптоматики первичной открытоугольной глаукомы (ось ординат) в разных возрастных группах больных с 3 и более сопутствующими тяжелыми заболеваниями)

Авторы считают, что в медицинском профессиональном сообществе не всегда можно встретить четкое представление врача о том, насколько больные глаукомой могут управлять своим состоянием и осознают необходимость самостоятельного контроля. Над такой тенденцией в поведении возрастных и «молодых» больных глаукомой следует работать, постоянно взаимодействуя с родственниками и ближайшим окружением, а также информируя и обучая больных.
Проблема информирования больных о глаукоме и проблема потребности самих больных в такой информации – две стороны взаимодействия врача-офтальмолога с большим числом своих пациентов. С.Ю. Казанова ссылается в своем обзоре на мнения зарубежных и отечественных специалистов, которые сводятся к тому, что сочетание информации и обучения, независимо от способа и формы ее предоставления (онлайн, бумажные носители, информационные буклеты, групповые занятия, индивидуальные беседы) с врачебными контактами на осмотрах еще не гарантирует лучшей приверженности. Определяющим фактором приверженности, по мнению многих авторов, является психологический тип личности пациента и его психоэмоциональное состояние. Поэтому столь важно вводить в информационные модули по глаукоме психологические блоки (что и делает наш сайт).

С. Казанова в своей статье обращает внимание также на такую личностную характеристику пациентов с глаукомой, как нулевой уровень приверженности лечению после обследования и даже установления диагноза. Иными словами, врач-офтальмолог может в своей практике столкнуться с откровенным пренебрежением больного к перспективам отсутствия лечения, то есть с халатным отношением к себе. Такие пациенты, несомненно, имеют место, и врач не может нести ответственность за мотивацию их поступков и решений, хотя он не должен и полностью отказываться от попыток добиться пересмотра отношения к заболеванию. Он может, например, предложить информационный материал для самостоятельного ознакомления.
Очень интересна упомянутая С. Казановой связь большей приверженности лечению и большей дисциплинированности с двойной сенсорной недостаточностью на примере потери слуха. Действительно, группа авторов Asefzadeh B., Rett D., Pogoda T.K., Selvin G., Cavallerano A., работала с ветеранами войны в США и на Ямайке в 2014 году и анализировала данные амбулаторных карт.

Было установлено, что среди 160-ти больных глаукомой ветеранов степень утраты слуха положительно коррелировала с тщательностью комплаенса. С возрастом такая связь ослабевала, что соответствует данным, которые мы рассмотрели выше. Такие же закономерности были выявлены среди больных артритом, тревожными расстройствами и деменцией. К сожалению, полный текст публикации недоступен для чтения.
Итак, приверженность представляет собой не самую простую и однозначную проблему и крайне актуальна для всех больных людей, в том числе для больных глаукомой. Она сложна и для врача, и для пациента.
Мы рекомендуем внимательно прочитать нашу статью, обзор С. Казановой, освежить в памяти то, что вы уже читали на сайте (особенно материал о психологии адаптации), и затем сделать записи в Дневнике больного глаукомой.

Сопоставьте свою антиглаукомную терапию со своими конкретными сопутствующими заболеваниями, честно признайтесь себе, насколько вы привержены стратегии лечения в данный момент и в прошлом (у вас должен быть перед глазами материал для анализа – повседневные записи о самочувствии, инсталляции, о данных повторных осмотров). Обсудите получившееся резюме со своим врачом, даже если он (врач) не очень склонен видеть связь глаукомы и сопутствующих заболеваний.
Удачи!

