Нейроофтальмологические осложнения у ковидных больных в разных странах мира
Даже легкая форма COVID-19 может быть триггером неврита зрительного нерва и иммуноопосредованных демиелинизирующих состояний
Глаукома и COVID-19
COVID-19 и глаза: обзор офтальмологических проявлений COVID-19
Mritika Sen, Santosh G Honavar, Namrata Sharma, Mahipal S Sachdev
Электронный адрес и ссылка: Downloaded free from http://www.ijo.in on Monday, March 15, 2021, IP: 46.39.56.207>
Sen M, Honavar SG, Sharma N, Sachdev MS. COVID-19 and Eye: A Review of Ophthalmic Manifestations of COVID-19. Indian J Ophthalmol 2021;69:488-509.
| Website: www.ijo.in |
| DOI: 10.4103/ijo.IJO_297_21 |
Первую часть см. здесь http://жизньсглаукомой.рф/act83/
В этом фрагменте также использованы две фотографии из статьи. В переводе всего текста опущены обсуждения лекарственной терапии ковидной инфекции и ее эффективности .
Нейроофтальмологические проявления COVID-19
Встречаются в целом нечасто. Средний возраст пациентов с нейроофтальмологическими проявлениями – 42,3 ± 16,2 (медиана 43, 6–71) года. Авторы нашли сообщения о 19 случаях, из них только у 7 были коморбидные заболевания – артериальная гипертензия и сахарный диабет, один больной с запущенной хронической болезнью почек, один – с хронической обструктивной болезнью легких (ХОБЛ). Средний разрыв от начала развития ковидной инфекции до развития офтальмологических манифестаций неврологического профиля – 5 (в среднем 11,3 ± 13,3, 0–42) дней.
А. Папиллофлебит
Редкая патология, встречается у здоровых молодых людей. Возникает без болезненных предощущений, односторонне, с незначительным снижением зрения. Визуальные поля показывают увеличение слепого пятна (области на сетчатке, нечувствительной к свету – ред). Офтальмологические признаки включают расширенную и извилистую сосудистую сеть сетчатки, отек диска, поверхностные кровоизлияния в сетчатку, макулярный отек (может и не присутствовать), но – без признаков ишемии или периферического васкулита (рис.3). Хотя окончательный прогноз достаточно благоприятный, около 30% случаев заканчиваются угрожающей зрению ишемической венозной окклюзией с последующей неоваскулярной глаукомой и отеком макулы. Для определенияэтиологии и рисков воспалительных процессов в сосудистой сети сетчатки и капиллярах диска необходима системная оценка состояния: уровни гиперкоагуляции, васкулита, тромболитические показатели, сосудистые воспалительные нарушения. COVID-19 может служить триггером этих патологий ввиду выявленной связи этой инфекции с коагулопатией и непропорционального воспалительного ответа при цитокиновом шторме.
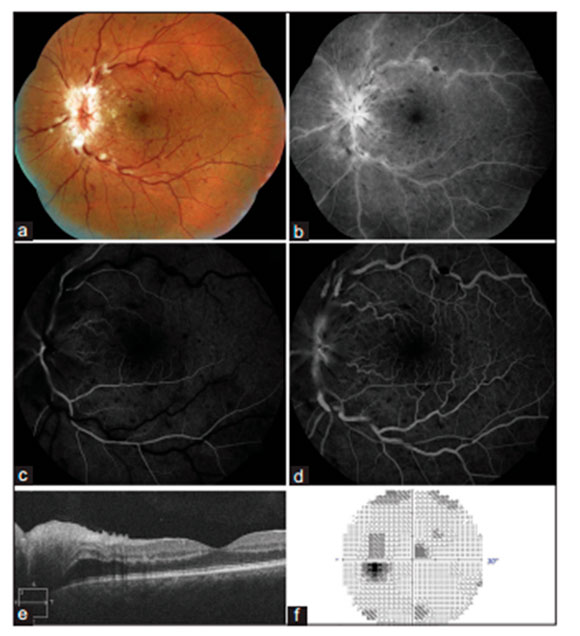
(а) фотография глазного дна и (б) ретинография, показывающие воспаление диска зрительного нерва, расширение вен сетчатки и ее извилистость с поверхностными кровоизлияниями во всех четырех квадрантах; (c) Ранняя и (d) поздняя артериовенозная фаза, показывающие дискретное венозное окрашивание и подтекание, в дополнение к подтеканию и позднему окрашиванию с диска зрительного нерва; (e) ОКТ – отек диска зрительного нерва без отека желтого пятна; (f) Поле зрения с небольшой центральной скотомой и небольшим или умеренным увеличением слепого пятна. (Воспроизведено с разрешения Insausti ‑ García A, Reche‑ Сайнс Дж. А., Руис-Арранс К., Васкес Аль, Ферро-Осуна М. Папиллофлебит у пациента с COVID-19: воспаление и состояние гиперкоагуляции. Eur J Ophthalmol 2020 30 июля.)
B. Неврит зрительного нерва
Авторы всех проанализированных публикаций указывают на высокую встречаемость неврологической симптоматики (36%) среди ковидных пациентов: аносмия (потеря обоняния), головная боль, головокружение, гипогевзия (аномально низкая вкусовая чувствительность), синдром Гийен-Барре (острый полирадикулоневрит, или острая аутоиммунная воспалительная полирадикулоневропатия, проявляющаяся вялыми парезами, нарушениями чувствительности, вегетативными расстройствами), ишемический инсульт.
Ишемический инсульт был особенно частым у молодых людей, близких по среднему возрасту к зарегистрированным пациентам с нейроофтальмологическими проявлениями. На животных было показано, что вирус SARS-CoV-2 может стать причиной неврита зрительного нерва. На Рис. 4 показан случай двустороннего неврита зрительного нерва у здоровой молодой женщины через две недели после перенесенной легкой инфекции COVID-19.
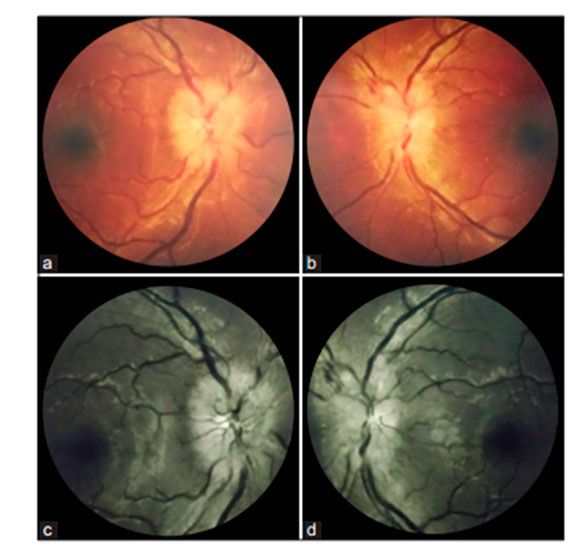
Точно такие же случаи неврита зрительного нерва, развивающегося в течение нескольких дней после COVID-19 (два пациента), были зарегистрированы у пациентов с болезненной потерей зрения, и с другим дефектом в области зрачка (RAPD). В более сильно пораженном глазу с дефектом поля зрения и гиперрефлексией в области зрительного нерва были обнаружены разрастания антимиелиновых олигодендроцитов (маркеры периферической нейропатии) и специфичные MOG-антитела (к миелину).
Предположительно, наблюдаемая клиническая картина соответствует параинфекционному демиелинизирующему синдрому с вирусным продромом (предшествующим периодом вирусного заражения, между инкубационным периодом и болезнью) . Более того, вирус не был выделен из спинномозговой жидкости пациентов, что указывает на его иммуно-опосредованную роль. Авторы обзора не исключают, что в будущем другие вирусные инфекции также вызовут всплеск демиелинизирующих неврологических состояний.
Был также зарегистрирован случай острого гипокинетического ригидного синдрома (синдром Гийена-Барре, острое демиелинизирующее поражение периферической нервной системы с развитием обратимой мышечной слабости и нарушением чувствительности, с преходящим opsoclonus (мышечных судорог) у пациента с тяжелым течением COVID-19. В этом случае было сделано предположение о параинфекционном иммуноопосредованном поражении средних долей мозга.
С. Тоник- зрачок Эйди (Ади)
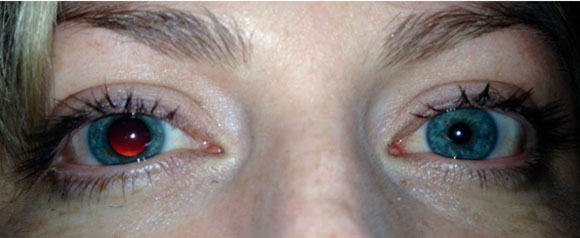
Данное неврологическое расстройство, характеризуется резким снижением способности зрачка к аккомодации. Считается, что оно может быть результатом системных заболеваний (диабет) или вирусных инфекций. Выявленный факт наличия тоник-зрачка у пациента, сообщившего о трудностях с чтением через два дня после начала ковидной инфекции сделали такую ассоциацию еще более правомерной.
Как следует из новейших публикаций, малый промежуток времени между симптомами ковидной инфекции и глазными симптомами свидетельствует о непосредственной роли коронавируса в таком сценарии, тем более что функциональный рецептор вируса АСЕ 2 (ангиотензинпревращающий фермент) идентифицирован как в мозге, так и в эпителии слизистой оболочки носа. Есть мнение, что вирус может попасть в мозг через обонятельную луковицу. Роль аутоиммунных факторов в развитии хориоретинопатии и тоник-зрачка Эйди (с достаточно быстрой ремиссией) как следствия инфекции можно считать практически доказанной.
D. Синдром Миллера-Фишера (MFS)
Данный синдром является одним из клинических вариантов острой воспалительной (аутоиммунной) демиелинизирующей полирадикулонейропатии, для которого характерна триада признаков: офтальмоплегия (паралич глазодвигательных мышц), мозжечковая атаксия (рассогласованность движений мышц) и арефлексия, при отсутствии или незначительной слабости скелетной мускулатуры. Такие больные с ковидной инфекцией жалуются на двоение объекта при взгляде.
E. Нейрогенный птоз (провисание века)
Согласно сообщениям из Италии, может проявиться спустя три недели после тяжелой формы ковидной инфекции. Может считаться поздним проявлением.
F. Цереброваскулярное нарушение с потерей зрения
Острое начало двусторонней безболезненной потери зрения после перенесенной ковидной инфекции должно побудить лечащих врачей к срочной ангиографии головного мозга . При наличии недостаточно сохраненного прокоагулянтного статуса и коморбидных состояний типа сахарного диабета, ХОБЛ, мерцательной аритмии, перенесенного инфаркта миокарда, нефропатии, необходимы компьютерная томография мозга и глаз. COVID-19, ухудшая прокоагулянтный и нейроофтальмологический статус, может провоцировать эффект двоения в глазах.
Орбитальные проявления COVID-19
Их описано не так много, но ожидается, что их количество будет расти. Таким проявлениям подвержены пациенты 50-60 лет, в основном мужчины, с сопутствующими сахарным диабетом, гипертонией, бронхиальной астмой. Время предъявления офтальмологических симптомов после диагноза COVID-19 составило в среднем 12 суток.
А. Дакриоаденит
Дакриоаденит – наиболее частая причина болезненности в области слезной железы у здорового молодого человека, а наиболее частая причина дакриоаденита – вирусная инфекция. В единственном зарегистрированном случае, у пациента была четырехдневная клиническая картина отека век и боли. Пациент контактировал с инфицированными COVID-19, его тесты на антитела были положительными. По совокупности фактов, диагноз острого дакриоаденита может считаться поздним осложнением инфицирования вирусом SARS-CoV-2. Предположительно, на ранних стадиях инфицирования вирус может перемещаться в слезную железу через слезные протоки или путем прямого распространения с кровотоком. Позднее иммунологические реакция, вызванная вирусом, может повлиять на слезную железу, вызвав острую реакцию боли.
В. Ретроорбитальная боль («позади» глаза)
Двусторонняя ретроорбитальная боль может быть выраженной и даже заметной у пациентов с COVID-19 и может имитировать симптоматику лихорадки денге. Этот диагностированный случай подчеркивает тот важный факт, что COVID-19 характеризуется в том числе очень неспецифичными проявлениями и может имитировать множество иных распространенных заболеваний.
С. Орбитальный целлюлит и синусит
В двух случаях у мальчиков развилось острое начало одностороннего, прогрессирующего, болезненного отека глазницы. Предположительно, COVID-19 , вызвав заложенность верхних дыхательных путей, спровоцировал непроходимость носовых пазух и распространение бактериальной (микозной) инфекция. У 56% детей такие процессы протекают практически бессимптомно. Такой прецедент, как серьезный тромбоз глазной вены, может быть тромботическим осложнением SARS-CoV-2. В другом случае 76-летний диабетик, гипертоник с раком яичек и COVID-19 продемонстрировал тяжелый абсцесс орбитальной области и носовых пазух.
D. Мукормикоз
Мукормикоз – опасная для жизни оппортунистическая инфекция (то есть заболевание, вызываемое условно-патогенным вирусом или клеточными организмами (бактерии, грибы, простейшие), которое обычно не приводят к болезни здоровых индивидов с ненарушенной иммунной системой.
Пациенты с COVID-19 умеренной или тяжелой формы больше восприимчивы к ней из-за ослабленной иммунной системы со снижением лимфоцитов CD4 + и CD8 +, ассоциированных сопутствующих заболеваний, таких как сахарный диабет и декомпенсированные легочные функции. Почти 70% случаев риноорбитально-церебрального мукормикоза наблюдается у пациентов с неконтролируемым диабетом, и у большинства из них во время наблюдения был кетоацидоз. В этих случаях приходится прибегать к хирургии носовых пазух и орбитальной области, с полной индивидуальной защитой. Симптоматика орбитального мукормикоза не отличается от таковой у пациентов без COVID-19.
Предъявление односторонней лицевой или орбитальной боли, головной боли, периокулярной опухоли, двоения в глазах или ухудшения зрения должны побудить даже выздоровевших от COVID-19 пациентов искать немедленной медицинской помощи и наблюдаться у специалистов.
E. Гистиоцитарное поражение орбиты
Лангергансоклеточный гистиоцитоз — термин, обозначающий группу заболеваний с невыясненной до конца этиологией, при котором патологические иммунные клетки, называемые гистиоцитами, и эозинофилы активно размножаются, особенно в лёгких и костях, что вызывает формирование рубцовой ткани. Авторы видели случай 77-летнего мужчина с двусторонним проптозом, отеком век, увеличенными слезными железами, шейной, подмышечной и лимфо – аденопатиями и с COVID-19 в анамнезе с заражением полгода назад. Это очень необычное сочетание симптомов для пожилых людей.
Следовательно, орбитальные проявления COVID-19 могут варьировать от интенсивной ретроорбитальной боли до угрожающего жизни инвазивного мукормикоза. В частности, орбитальная эмфизема рассматривается многими авторами как осложнение у интубированных пациентов. Как и при других офтальмологических проявлениях, прямое действие вируса, измененный иммунный статус, провоспалительные среда и усиленный коагуляционный профиль играют различную роль в патогенезе.
Обсуждение
COVID-19 может варьироват от бессимптомных до легких гриппоподобных симптомов и тяжелой респираторной недостаточности. Постепенно становится понятным, что коронавирус действуют практически на все органы и системы, включая сердечно-сосудистую, нервную и желудочно-кишечную. Офтальмолог первым сообщил о вирусе в Ухане и сам заболел и скончался от болезни, пока проводил лечение пациента от глаукомы.
Офтальмологические проявления, обсуждаемые здесь, различны по форме, серьезности и срокам. Предположительно, они встречаются чаще у пациентов с тяжелым коморбидным системным заболеванием, для которого характерны аномалии крови и воспалительные процессы.
На основании результатов поиска можно предполагать, что воздействие вируса на незащищенные глаза также может привести к заражению SAR-CoV-2. Теории о путях передачи вируса в глаза включают прямую инокуляцию конъюнктивы путем капли, миграцию инфекции от верхних дыхательных путей через вовлечение носослезного протока или слезной железы.
Литературные данные свидетельствуют, что мазки с конъюнктивы выявляют вирусную РНК у очень малого количества пациентов. Авторы множества публикаций отмечают низкую чувствительность такой пробы по сравнению с показателями вирусной нагрузки, полученными в пробах из носоглотки.
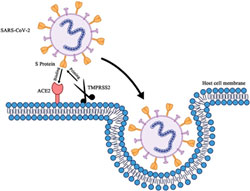
Врачам совершенно необходимо пользоваться средствами индивидуальной защиты при работе с больными: защитные очки, дезинфекция щелевых ламп и другого диагностического оборудования и тд. при осмотре, невзирая на очень низкий риск передачи вируса контактным путем через глазную поверхность.
Вероятно, это объясняется низким числом рецепторов ACE-2 и TMPRSS2, связывающих вирус, в эпителии роговицы по сравнению с тканями респираторных органов (бронхолегочными). Более того, в слезной жидкости присутствует защитный агент лактоферрин, предотвращающий прикрепление вируса.
Авторы подчеркивают, что офтальмологические проявления могут развиться на любой клинической стадии ковидной инфекции. Среднее время от появления симптомов ковидного заражения до появления глазной симптоматики – 5 суток, причем в передней камере глаза и на поверхности глаза – 8,5 суток, а в задней камере глаза – до сегментарно-орбитальной симптоматики – до 12 суток.
Будущие направления исследований и заключение
Распространенность офтальмологических проявлений среди пациентов с COVID-19 колеблется в широком диапазоне от 2 до 32%. Их причинно-следственную связь с SARS-CoV-2 еще предстоит установить с уверенностью для каждой конкретной ситуации.
Являются ли они результатом ранее существовавших системных состояний, действительно ли вирус усугубил их, вызывает ли вирус прямые повреждение нервов, сосудов и других структур или в конечном итоге это проявление работы собственной иммунной системы организма, ответственной за риски патологических осложнений, ─ вот некоторые из вопросов, пока остающихся без ответа и для которых потребуются более крупные популяционные исследования со стандартизованными методами исследования и сбора данных.
Передача вируса через выделения из глаз принципиально возможна . В связи с этим возникла неотложная необходимость в создании и распространении научно обоснованных рекомендаций по профилактическому применению противогрибковых средств среди стационарных пациентов с высоким риском рино-орбито-церебрального мукормикоза на фоне COVID-19.
Следует также уделить пристальное внимание проблемам профилактики тромбоэмболических осложнений при рисках окклюзий у конкретных пациентов с известным подробным анамнезом. Иными словами, следует детально и индивидуально продумывать терапию антикоагулянтами с целью профилактики офтальмологических последствий.
С появлением новых штаммов коронавируса мы вправе ожидать большего объема офтальмологических последствий инфицирования, и даже появления эпидемических очагов со скоплениями таких проявлений.
А пока что мы попытались представить научной общественности и практикующим врачам широкий обзор различны проявлений воздействия вируса на глаза.
Можно ожидать, что это поможет офтальмологам помнить о важности выяснения конкретной истории болезни COVID-19 (анамнеза) у каждого больного; был ли у него контакт с инфицированным человеком или у него независимо проявились определенные симптомы. Также следует быть внимательными к необычным глазным проявлениям ковидной инфекции у пожилых и у подростков.
COVID-19 должен быть включен в списки причин общих офтальмологических патологий, изложенные выше. В протоколы ведения ковидных больных должны быть включены такие тесты, как мазок из носоглотки, титры антител для уточнения природы предыдущих инфекций, компьютерная томография придаточных пазух носа и др. все перечисленные мероприятия содействуют формированию знаний о ковиде на мировом уровне.
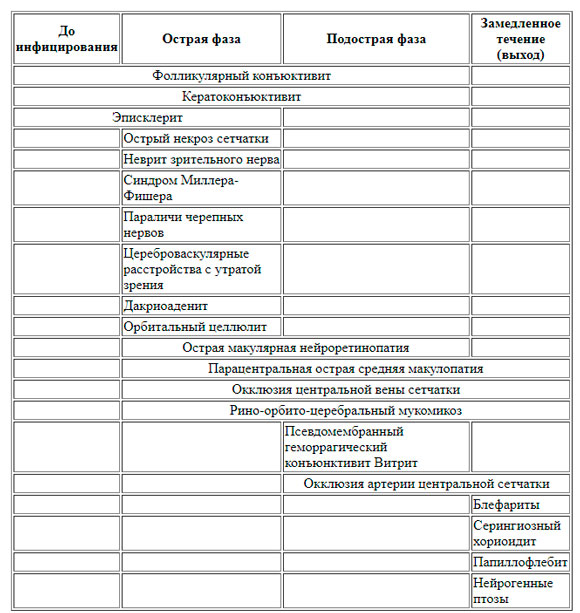
Авторы предложили в помощь врачам “Общий график возможных различных офтальмологических проявлений COVID – 19 для ведения больных”.
Они полагают, что офтальмологические проявления можно разделить на те, которые присутствуют у человека изначально (до COVID-19), в течение первой недели заражения (острая фаза, с первого по седьмой день), между второй и третьей неделей с момента появления симптомов COVID-19 (подострая фаза, с 7 по 20 дни) и те, которые проявляются как поздние последствия инфекции (с задержкой, через 20 и более дней).
В нашем переводе эти градации проявлений представлены таблицей.
Материалами рубрики «Глаукома и COVID-19» команда проекта выражает свое глубокое уважение и признательность всем медикам мира, противостоящим коронавирусу

До встречи.
