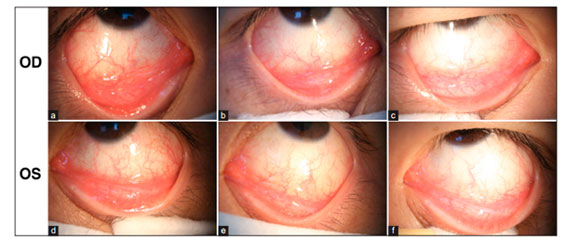
Остается неясным, какое из заболеваний первично в сочетанной патологии “открытоугольная глаукома – сухая макулодистрофия»
В поисковых разработках обозначены перспективы лечения возрастной макулодистрофии на уровне семейства ядерных рецепторов четырех тканевых слоев хориоидеи
Дорогие друзья,
Мы накопили большой объем информации (основанной на доказательном материале) о двух группах возрастных глазных заболеваний – глаукоме и макулодистрофии. Настало время, когда мы можем обобщить эту информацию и проследить за биологическими механизмами разрушения зрительной функции.
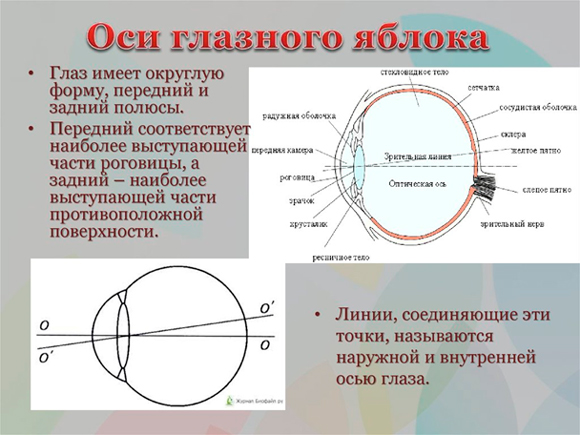
С 2017 года мы рассказываем о патологических процессах на так называемом заднем полюсе глазного яблока (см. рисунки). В этой части глазного яблока сосредоточены макула (желтое пятно) и диск зрительного нерва, то есть области нейродегенерации структур глаза вследствие глаукомы (ПОУГ) и макулодистрофии (ВМД) в возрастном интервале 45+ ─ 60+.
Глаукомный процесс занимает значительное время по сравнению с быстрой утратой центрального зрения, отличается более плавным снижением качества жизни и сегодня поддается относительно успешному торможению. Но имеющиеся ресурсы жизнестойкости и реабилитации (ресоциализации) не должны вводить в заблуждение, равно как и создавать представления о фатальности последствий.
Наша конечная цель – увидеть то, что объединяет обсуждаемые заболевания.
«На поверхности», как мы видим, лежит общий нейродегенеративный характер.
Что об этой общности говорят специалисты?

Действительно, взаимосвязанность ОГ и ВМД в последние годы активно обсуждается.
Так, исследовательская группа сотрудников Северо-Западного государственного медицинского университета (Санкт-Петербург) изложила свое видение этой взаимосвязи здесь или здесь.
Авторы В.Н. Зарубина, В.М. Хокканен, Е.А. Деревцова исходят из того, что по близким причинам (возраст, наследственность, наличие сердечно-сосудистых заболеваний и сосудистых катастроф ишемического характера, курение и др.), кратно возрастает риск возникновения и прогрессирования как ПОУГ, так и ВМД.
Первым и ведущим общим фактором этой диады, губительным для зрения, предстает хронический дегенеративный процесс в макулярной области и в области диска зрительного нерва, часто на фоне сниженного иммунитета.
Вторым общим фактором ПОУГ и ВМД при сочетанной патологии, как считают петербургские авторы, может быть активизация «фактора роста» , ответственного за появление новообразований – разрастаний с развитой чрезвычайно хрупкой сосудистой сетью.
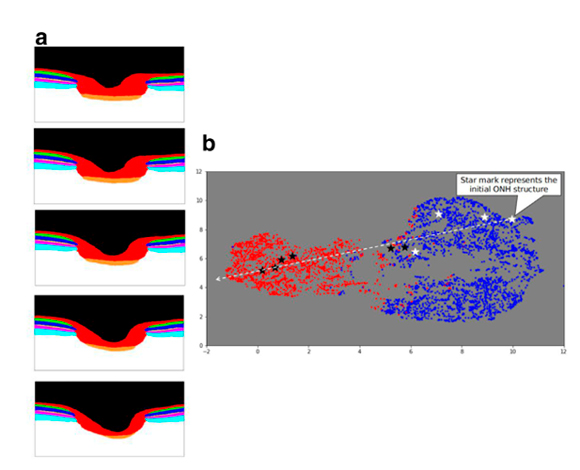
Стало очевидным, что сочетание глаукомы и макулодистрофии нестабильно во времени и связано с тяжестью симптомов.
Как оказалось в результате аналитического обзора литературы и собственного эксперимента, клиническая картина сочетанной патологии зрения особенно интересна именно на поздней стадии глаукомы.
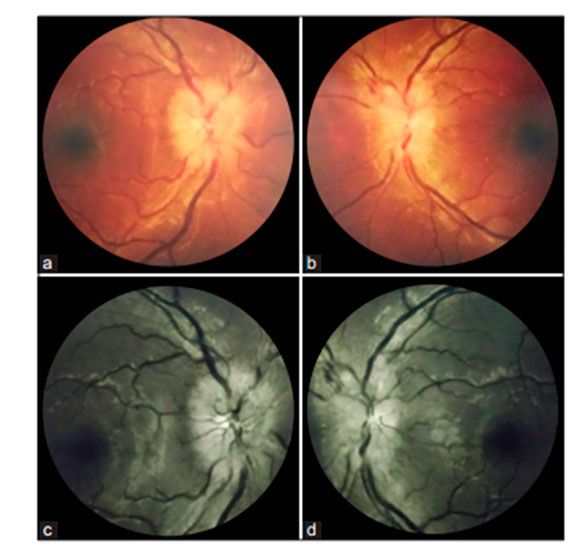
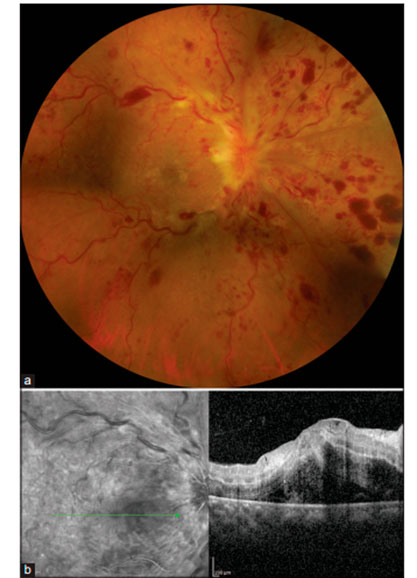
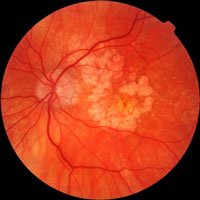
Имеется в виду, что, в целом, в половине клинических случаев открытоугольной глаукомы всем ее стадиям сопутствует сухая атрофическая (не экссудативная) форма ВМД в виде скопления друз (кристаллов) только на периферии макулы (перифовеальная область, см. рис), то есть на максимальном удалении от желтого пятна, но в границах сосудистой сети разрастания.
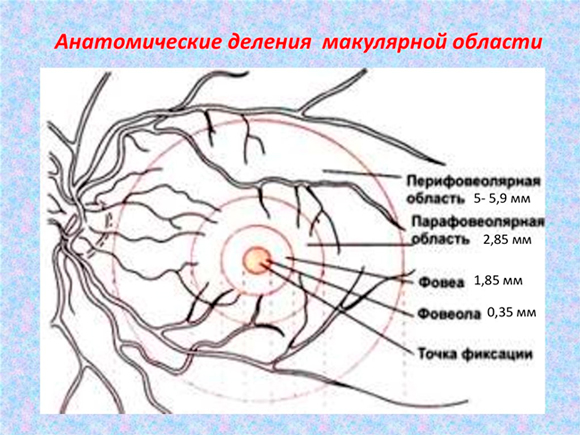
В какой-то момент поздней стадии глаукомы (он индивидуален) на заднем полюсе глаза создается ситуация феномена сочетанной патологии ВМД и ПОУГ. Феномен состоит в том, что по мере прогрессирования глаукомы частота встречаемости друз падает.
В результате появилась рабочая гипотеза о том, что прогрессирование глаукомы сопровождается постепенной резорбцией (растворением) друз и формированием так называемой географической атрофии макулы, на ее «окраине».
Авторы подчеркивают в своих выводах: сегодня еще нельзя с уверенностью сказать, что же первично в диаде данных заболеваний – ВМД или ПОУГ, – и в чем биологический смысл «ухода ВМД в тень» и, по сути, ухода от риска быстрой утраты центрального зрения.
В этой аналитической статье обсуждается еще одно наблюдение относительно упомянутого сосудистого фактора роста VEGF. Концентрация данного фактора однозначно повышается при сочетанном развитии хориоидальной неоваскуляризации (разрастании) ВМД – ПОУГ. Однако при «чистом» ВМД это повышение приводит к фатальному сценарию заболевания, а при «чистой» глаукоме становится фактором защиты диска зрительного нерва от ишемического поражения. По возможности, мы поговорим об этом моменте впоследствии более детально.
Далее, авторы подвергли сомнению имеющуюся теорию о том, что такое стечение обстоятельств и развитие событий возможно при генетической предрасположенности (мутациях). Они выдвигают аргумент, опровергающий это мнение – в патогенезе данных видов патологии принимают участие совершенно разные наборы генных мутаций.
Продолжим нашу основную тему
Характер патоморфологий, сопровождающих глаукомный процесс, продолжает активно и глубоко исследоваться. В том числе выявляются и анализируются связи глаукомы и сочетанных патологий зрения с ключевыми агентами, регулирующими жизнедеятельность.

Это, например, выявление связи так называемой диффузной (рассеянной) эндокринной системы с качеством зрения. Поясним, что имеются в виду не специализированные железы (щитовидная, надпочечники, тимус, гипофиз и др.), а неспецифические органы, в которых обнаруживаются эндокринные клетки: печень, почки, сердце, желудок, кишечник.
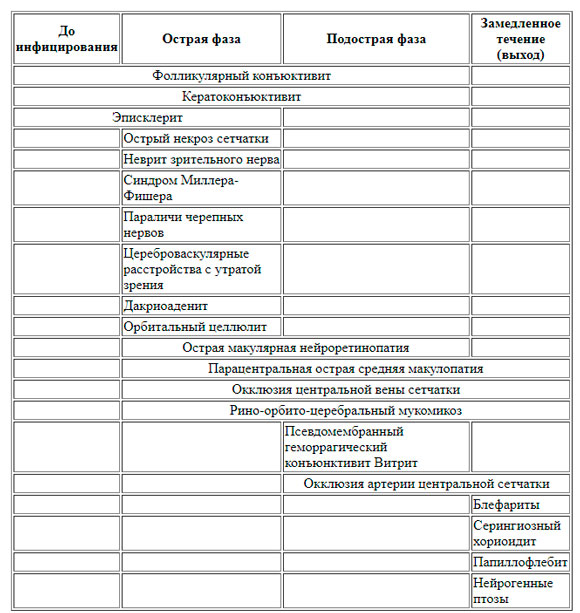
До недавнего времени в этот перечень не входили ткани глаза, как видно на табличке. Вместе с тем известно, насколько широки функции эндокринной системы, и что она отвечает за координацию работы всех систем жизнеобеспечения и регуляцию работы всего организма.
В связи с таким пробелом расскажем о недавнем высокотехнологичном исследовании в Глазном центре Дьюка (Медицинская школа частного исследовательского Университета Дьюка, штат Северная Каролина, США). Головной Университет курирует работу двух параллельных школ в Азии: Медицинской школы Дьюка-НУСА в Сингапуре (основана в 2005 году) и Университета Дьюка Куньшаня в Куньшане, Китай (основан в 2013 году).
Полный текст этой сложной статьи, заслуживающей внимательного ознакомления, доступен здесь.

Сотрудники Глазного Центра Mayur Choudhary и Goldis Malek ищут новые потенциально эффективные терапевтические мишени для работы с возрастной макулодистрофией на клеточном уровне. Тем самым авторы, по сути, разрабатывают «молодую» область практической офтальмологии на уровне так называемых ядерных рецепторов. Это внутриклеточные белки-регуляторы, отвечающие за восприятие гормонов и взаимодействующие с ДНК и гормонами.
Авторы полагают, что глаз с уверенностью можно считать вторичным эндокринным органом, в котором с помощью ядерных рецепторов – регуляторов можно оптимизировать состояние клеток сетчатки, уязвимых при ВМД. Точнее, предлагается работать с пигментами сетчатки, поскольку они гормонально активны.
Расширенную информацию о рассеянных эндокринных клетках можно получить, например, здесь. Развернутое определение диффузной эндокринной системы (ДЭС) приведено ниже (по материалам открытых источников).

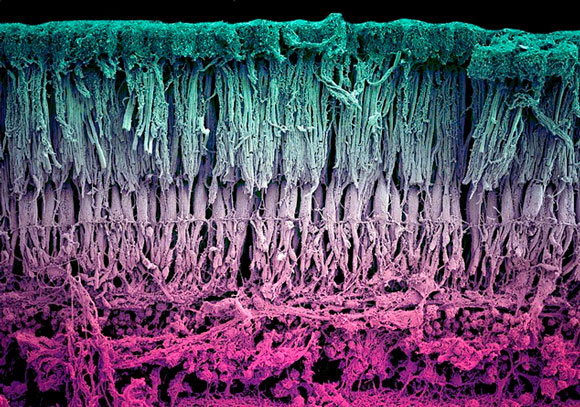
Разработка темы применительно к офтальмологии потребовала тщательного анализа структуры сетчатки и сравнительного анализа функциональной активности тонких структурных элементов. Авторы данной статьи оперируют специальными терминами, свидетельствующими о погружении исследовательского поиска на тончайший уровень клеточных (то есть «ядерных») процессов в послойных образцах сосудистой оболочки глаза, питающей сетчатку (хориоидею). Это в том числе термин «Транскрипция» – присущий всем живым клеткам перенос генетической информации с ДНК на РНК. Перенос выполняют так называемые лиганды – гормоны, витамины, различные белки, кислоты, способные связываться с ДНК. В совокупности эта система носит название семейства ядерных рецепторов. Она чрезвычайно разнообразна по составу и может быть специфичной для разных органов, регулируемых ДЭС.
Цель этого исследования: установить, «причастна» ли диффузная эндокринная система к качеству зрения и как изменяется работа ядерных рецепторов и транскрипция на заднем полюсе глаза на фоне угроз развития ВМД и естественного старения.
Оказалось, что ядерные рецепторы действительно регулируют состояние сосудов сетчатки и хориоидеи и их влияние пронизывает все слои сосудистой оболочки глаза. Вполне поэтому реально разработать в будущем терапевтические средства – лиганды, усиливающие и/или уменьшающие ядерную активность специфических рецепторов при заболеваниях заднего полюса глаза. Авторы детально описали включения различных лигандов в ответ на воспалительный процесс и нейродегенерацию на фоне ВМД. Описаны также участники « холестеринового нокаута», испытываемого липидными и белковыми метаболитами со стороны воспалительных агентов на различных стадиях ВМД.
Вспомогательным материалом для этих целей будет служить Атлас ядерных рецепторов четырех слоев эндотелиальных (внутренних) клеток хориоидеи.
В результате в головном Университете Дьюка, по сути, совершен научный прорыв в лечении ВМД. Существующий Атлас дополнен по данным оценки эффективности лигандов в аутопсийных (законсервированных) и свежих образцах, а также на живой ткани лабораторных мышей.

Предложены более специализированные авторские Атласы ядерных рецепторов, ориентированные на проблему терапии ВМД. Выявлены 26 потенциально эффективных терапевтических лигандов из числа известных 42-х.
Итак, ВМД и ПОУГ могут «сосуществовать» в микропространстве задней и передней камеры глаза, причем ВМД может «уступать место» на определенной стадии глаукомы. Следовательно, в этой связке и глаукома сопровождается процессами на уровне ядерных рецепторов. Мы постараемся найти такие материалы и обсудить их с вами.
Дабы придать эмоциональную окраску сложности приведенных здесь материалов, отсылаем читателя к «географической картине» испанского современного художника Фернандо Висенте, своеобразно отражающей всеобъемлющий характер исследований человека и его проблем.
До следующей встречи на портале.








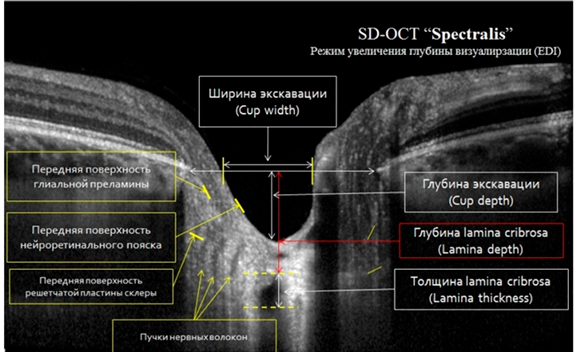
 Третья беседа об этой проблеме посвящена тому, чтобы подчеркнуть, насколько важны для понимания клинической картины глаукомы (точнее, поражений сетчатки) ее ключевые термины и оценочные параметры, и расширить их перечень.
Третья беседа об этой проблеме посвящена тому, чтобы подчеркнуть, насколько важны для понимания клинической картины глаукомы (точнее, поражений сетчатки) ее ключевые термины и оценочные параметры, и расширить их перечень.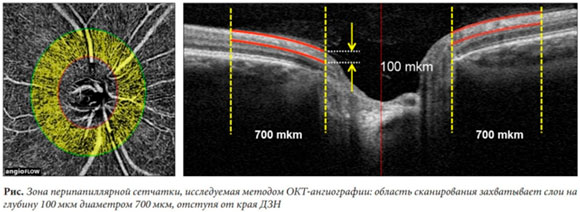
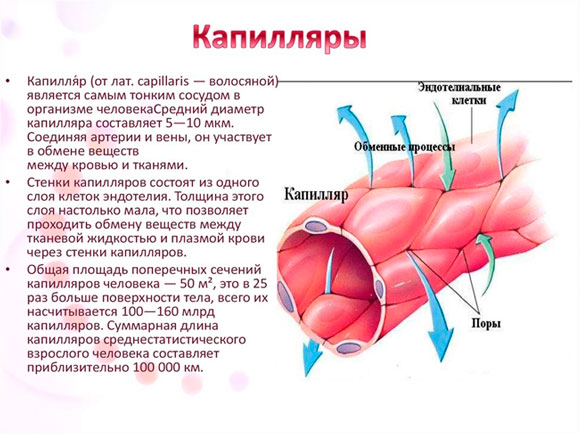
 При этом важны параметры и центральной части сетчатки, и ее периферии.
При этом важны параметры и центральной части сетчатки, и ее периферии. Плексиформный слой – Внутренний сплетениевидный слой (англ. inner plexiform layer, IPL) — один из десяти слоев сетчатки позвоночных и человека, образованный из переплетения аксоновых окончаний биполярных клеток и дендритов амакриновых и ганглионарных клеток.
Плексиформный слой – Внутренний сплетениевидный слой (англ. inner plexiform layer, IPL) — один из десяти слоев сетчатки позвоночных и человека, образованный из переплетения аксоновых окончаний биполярных клеток и дендритов амакриновых и ганглионарных клеток.
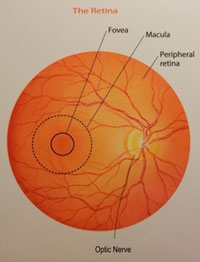 М. подвержена возрастной дистрофии, отекам, разрывам.
М. подвержена возрастной дистрофии, отекам, разрывам.
 Свою осторожность в суждениях авторы пояснили следующим образом: «…Выявленное истончение внутренней и наружной сетчатки в фовеальной и парафовеальной областях, а также уменьшение плотности макулярного пигмента могут быть непосредственной причиной снижения световой чувствительности в центральной и парацентральной зонах поля зрения. Однако сами по себе они представляют собой следствие еще не выясненных патологических процессов, захватывающих центральные отделы сетчатки при глаукоме».
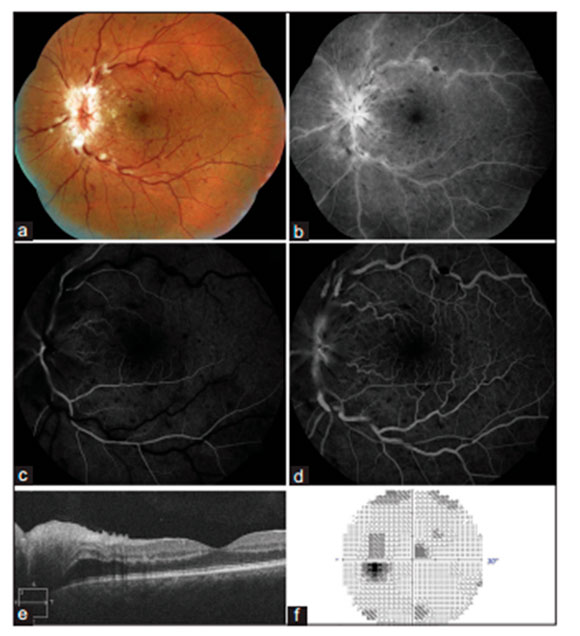
Свою осторожность в суждениях авторы пояснили следующим образом: «…Выявленное истончение внутренней и наружной сетчатки в фовеальной и парафовеальной областях, а также уменьшение плотности макулярного пигмента могут быть непосредственной причиной снижения световой чувствительности в центральной и парацентральной зонах поля зрения. Однако сами по себе они представляют собой следствие еще не выясненных патологических процессов, захватывающих центральные отделы сетчатки при глаукоме».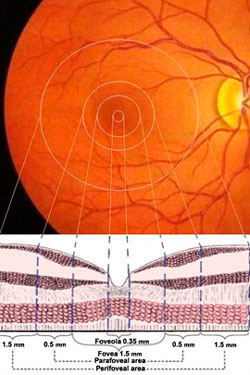 В апреле текущего года American Journal of Ophthalmology разместил онлайн-версию публикации группы офтальмологов клиники Национального Университета Тайваня (Тайбэй) опоискекорреляционнойcвязи состояния микрососудов макулярной зоны, состояния полей зрения и остроты (качества) зрения у больных глаукомой 60-62 лет, находящихся на далеко зашедшей и тяжелой стадии глаукомы и имеющих сравнимый уровень контролируемого внутриглазного давления (около 16 мм.рт.ст.).
В апреле текущего года American Journal of Ophthalmology разместил онлайн-версию публикации группы офтальмологов клиники Национального Университета Тайваня (Тайбэй) опоискекорреляционнойcвязи состояния микрососудов макулярной зоны, состояния полей зрения и остроты (качества) зрения у больных глаукомой 60-62 лет, находящихся на далеко зашедшей и тяжелой стадии глаукомы и имеющих сравнимый уровень контролируемого внутриглазного давления (около 16 мм.рт.ст.).